
Inhoud
- Oorzaken
- symptomen
- Examens en Tests
- Behandeling
- Outlook (Prognose)
- Mogelijke complicaties
- Wanneer moet u contact opnemen met een medische professional
- Alternatieve namen
- Instructies voor de patiënt
- Afbeeldingen
- Referenties
- Evaluatie Datum 6/10/2018
Perifere slagaderziekte (PAD) is een aandoening van de bloedvaten die de benen en voeten voeden. Het leidt tot vernauwing en verharding van de slagaders. Dit veroorzaakt een verminderde doorbloeding, die de zenuwen en andere weefsels kan verwonden.
Oorzaken
PAD wordt veroorzaakt door "verharding van de slagaders." Dit probleem doet zich voor wanneer vetmateriaal (plaque) zich op de wanden van uw bloedvaten opbouwt en deze smaller maakt. De wanden van de slagaders worden ook stijver en kunnen niet verwijden (verwijden) om een grotere doorbloeding mogelijk te maken wanneer dat nodig is.
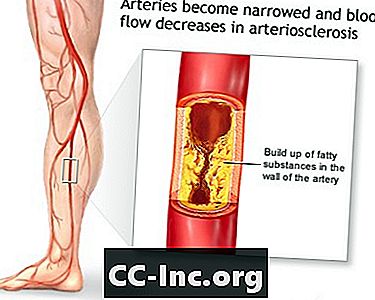
Als gevolg hiervan kunnen de spieren van je benen niet genoeg bloed en zuurstof krijgen wanneer ze harder werken (zoals tijdens het sporten of lopen). Als PAD ernstig wordt, is er mogelijk onvoldoende bloed en zuurstof, zelfs als de spieren rusten.
PAD is een veel voorkomende aandoening. Het treft meestal mannen boven de 50, maar vrouwen kunnen het ook hebben. Mensen lopen een hoger risico als ze een geschiedenis hebben van:
- Abnormaal cholesterol
- suikerziekte
- Hartziekte (coronaire hartziekte)
- Hoge bloeddruk (hypertensie)
- Nierziekte waarbij hemodialyse betrokken is
- Roken
- Stroke (cerebrovasculaire ziekte)
symptomen
De belangrijkste symptomen van PAD zijn pijn, pijn, vermoeidheid, verbranding of ongemak in de spieren van uw voeten, kuiten of dijen. Deze symptomen verschijnen het vaakst tijdens het lopen of tijdens het sporten en verdwijnen na enkele minuten rust.
- In het begin kunnen deze symptomen alleen optreden als u heuvelopwaarts loopt, sneller loopt of over langere afstanden loopt.
- Langzaam komen deze symptomen sneller en met minder beweging voor.
- Uw benen of voeten kunnen zich gevoelloos voelen als u in rust bent. De benen kunnen ook koel aanvoelen en de huid kan er bleek uitzien.
Wanneer PAD ernstig wordt, hebt u mogelijk het volgende:
- Impotentie
- Pijn en krampen 's nachts
- Pijn of tintelingen in de voeten of tenen, die zo ernstig kunnen zijn dat zelfs het gewicht van kleding of lakens pijnlijk is
- Pijn die erger is als je je benen opheft, en verbetert als je je benen over de rand van het bed bengelt
- Huid die er donker en blauw uitziet
- Zweren die niet genezen
Examens en Tests
Tijdens een examen kan de zorgaanbieder vinden:
- Een suizend geluid wanneer de stethoscoop boven de ader wordt gehouden (arteriële breuken)
- Verlaagde bloeddruk in de aangedane ledemaat
- Zwakke of afwezige pulsen in de ledematen
Wanneer PAD ernstiger is, kunnen de bevindingen zijn:
- Kalfsspieren die krimpen (verwelking of atrofie)
- Haaruitval over de benen, voeten en tenen
- Pijnlijke, niet-bloedende zweren op de voeten of tenen (meestal zwart) die langzaam genezen
- Bleekheid van de huid of blauwe kleur in de tenen of voet (cyanose)
- Glanzende, strakke huid
- Dikke teennagels
Bloedonderzoek kan een hoog cholesterolgehalte of diabetes vertonen.
Tests voor PAD omvatten:
- Angiografie van de benen
- Bloeddruk gemeten in de armen en benen ter vergelijking (enkel / brachiale index of ABI)
- Doppler echo-onderzoek van een extremiteit
- Angiografie met magnetische resonantie of CT-angiografie
Behandeling
Dingen die u kunt doen om PAD te bedienen, zijn onder andere:
- Evenwicht oefenen met rust. Loop of doe een andere activiteit tot het punt van pijn en wissel deze af met rustperiodes. Na verloop van tijd kan uw bloedsomloop verbeteren als er zich nieuwe, kleine bloedvaten vormen. Praat altijd met de aanbieder voordat u een trainingsprogramma start.
- Stop met roken.Roken vernauwt de bloedvaten, vermindert het vermogen van het bloed om zuurstof te dragen en verhoogt het risico op vorming van stolsels (trombi en embolie).
- Zorg goed voor je voeten, vooral als je ook diabetes hebt. Draag schoenen die goed passen. Besteed aandacht aan eventuele snijwonden, schrammen of verwondingen en zie meteen uw leverancier. Weefsels genezen langzaam en hebben meer kans besmet te raken als de bloedcirculatie afneemt.
- Zorg ervoor dat uw bloeddruk goed onder controle is.
- Als u te zwaar bent, verlaag dan uw gewicht.
- Als uw cholesterol hoog is, eet u een dieet met een laag cholesterol- en vetgehalte.
- Controleer uw bloedsuikerspiegel als u diabetes heeft en houd het onder controle.
Medicijnen kunnen nodig zijn om de stoornis onder controle te houden, waaronder:
- Aspirine of een medicijn genaamd clopidogrel (Plavix), dat voorkomt dat uw bloed stolsels in uw bloedvaten vormt. Stop NIET met het gebruik van deze geneesmiddelen zonder eerst met uw leverancier te praten.
- Cilostazol, een medicijn dat de aangetaste slagader of slagaders vergroot of uitzet voor matige tot ernstige gevallen die geen kandidaat zijn voor een operatie.
- Geneesmiddel om uw cholesterol te helpen verlagen.
- Pijnstillers.
Als u medicijnen voor hoge bloeddruk of diabetes gebruikt, neem deze dan in zoals uw leverancier heeft voorgeschreven.
Een operatie kan worden uitgevoerd als de aandoening ernstig is en uw vermogen om te werken of belangrijke activiteiten te doen beïnvloedt, als u pijn in rust heeft of als u zweertjes of zweren op uw been heeft die niet genezen. Opties zijn:
- Procedure om vernauwde of geblokkeerde bloedvaten te openen die bloed aan uw benen leveren
- Chirurgie om de bloedtoevoer rond een geblokkeerde slagader om te leiden
Bij sommige mensen met PAD moet de ledemaat mogelijk worden verwijderd (geamputeerd).
Outlook (Prognose)
De meeste gevallen van PAD van de benen kunnen worden gecontroleerd zonder een operatie. Hoewel chirurgie in ernstige gevallen een goede symptoomverlichting biedt, worden angioplastiek en stentprocedures steeds vaker in plaats van operaties gebruikt.
Mogelijke complicaties
Complicaties kunnen zijn:
- Bloedstolsels of embolieën die kleine bloedvaten blokkeren
- Coronaire hartziekte
- Impotentie
- Open wonden (ischemische zweren in de onderbenen)
- Weefselsterfte (gangreen)
- Het aangedane been of de voet moet mogelijk worden geamputeerd
Wanneer moet u contact opnemen met een medische professional
Bel uw provider als u:
- Een been of voet die koel aanvoelt, bleek, blauw of gevoelloos is
- Pijn op de borst of kortademigheid met pijn in de benen
- Pijn in de benen die niet weggaat, zelfs als u niet loopt of beweegt (rustpijn genoemd)
- Benen die rood, warm of gezwollen zijn
- Nieuwe zweren / zweren
- Tekenen van infectie (koorts, roodheid, algemeen ziek gevoel)
- Symptomen van aderverkalking van de extremiteiten
Alternatieve namen
Perifere vaatziekte; PVD; PAD; Arteriosclerose obliterans; Blokkering van beenslagaders; claudicatio; Claudicatio intermittens; Vaso-occlusieve ziekte van de benen; Arteriële insufficiëntie van de benen; Terugkerende pijn en krampen in de benen; Kalf pijn met oefenen
Instructies voor de patiënt
- Angioplastiek en stentplaatsing - perifere slagaders - ontslag
- Antiplatelet drugs - P2Y12-remmers
- Cholesterol en levensstijl
- Dieetvetten uitgelegd
- Fastfood tips
- Voetamputatie - ontslag
- Hoe voedseletiketten te lezen
- Beenamputatie - ontslag
- Been- of voetamputatie - verbandwissel
- Mediterraans diëet
- Perifere slagaderomleiding - been - ontlading
Afbeeldingen
Atherosclerose van de extremiteiten
Arteriële bypasspoot - serie
Referenties
Bonaca MP, Creager MA. Perifere slagaderziekte. In: Zip's DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 11e ed. Philadelphia, PA: Elsevier Saunders; 2019: hoofdstuk 64.
Murphy TP, Cutlip DE, Regensteiner JG, et al. Bewaking onder supervisie, revascularisatie van de stent of medische therapie voor claudicatie door aortoiliacale perifere aderziekte: de CLEVER-studie. J Am Coll Cardiol. 2015; 65 (10): 999-1009 PMID: 25766947 www.ncbi.nlm.nih.gov/pubmed/25766947.
Simons JP, Robinson WP, Schanzer A. Onderste extremiteit arteriële ziekte: medisch management en besluitvorming. In: Sidawy AN, Perler BA, eds. Rutherford's vaatchirurgie en endovasculaire therapie. 9de ed. Philadelphia, PA: Elsevier; 2019: hoofdstuk 105.
White CJ. Atherosclerotische perifere arteriële ziekte. In: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25e ed. Philadelphia, PA: Elsevier Saunders; 2016: hoofdstuk 79.
Evaluatie Datum 6/10/2018
Bijgewerkt door: Deepak Sudheendra, MD, FSIR, RPVI, universitair docent Interventionele radiologie en chirurgie aan de Perelman School of Medicine van de Universiteit van Pennsylvania, met een expertise in vasculaire interventionele radiologie en chirurgische kritische zorg, Philadelphia, PA. Beoordeling door VeriMed Healthcare Network. Ook beoordeeld door David Zieve, MD, MHA, medisch directeur, Brenda Conaway, Editorial Director en de A.D.A.M. Redactie.